Непереносимость фруктозы?
У 1 человека из 130 тыс. встречается генетическая непереносимость одного из главных компонентов мёда — фруктозы. Это не аллергия. Такое случается при отсутствии в организме особых ферментов для усвоения фруктозы: фруктокиназы или фруктозо-1-фосфатальдолазы. При нехватке фруктокиназы мёд есть можно – неусвоенная фруктоза просто выделяется с мочой. В случае отсутствия фруктозо-1-фосфатальдолазы, человеку мёд категорически противопоказан. Такая сложная форма генетической непереносимости фруктозы крайне редка.
Мёд очень полезен для здоровья! И для большинства людей его употребление в пищу не таит в себе никакой опасности. Однако это продукт с высокой биологической активностью. Употреблять его стоит дозировано и не более 150 г в день в чистом виде. Желаем вам качественного мёда и крепкого здоровья!
Поделиться статьей:
А ещё почитайте:
Применение ферментных препаратов при постхолицистэктомическом синдроме
В некоторых случаях ПХЭС может сопровождаться нарушениями со стороны пищеварительной системы. Это связано с тем, что
сигналом для выработки желчи и панкреатических ферментов становится приём пищи. Если сигнал не поступает или поступает
с перебоями, последующие события также нарушаются. В
результате пища не обрабатывает должным образом, и организм недополучает полезные вещества. Это может сказываться на
общем состоянии организма и проявляться тяжестью после еды, дискомфортом, вздутием или диареей.
Препарат выпускается
в форме
капсул, содержащих сотни маленьких частиц – минимикросфер. Они не превышают по размеру 2-х мм, который зафиксирован
как
рекомендованный в мировых и российских научных работах9,10.
Маленький размер частиц позволяет препарату
Креон воссоздавать процесс пищеварения, каким он был задуман в организме, и тем самым
справляться с
неприятными симптомами. Дозировки препарата обычно подбираются врачом, однако, в соответствии с современными
рекомендациями стартовой
дозировкой считается 25 000 единиц10.
Узнать больше
Важным этапом лечения ПХЭС является ферментотерапия, т.к. во многих случаях ПХЭС имеет место нарушение функции
поджелудочной железы и возникновение ферментной недостаточности11.
Из-за этого возникают проблемы с пищеварением,
проявляющиеся в виде неприятных симптомов, таких как боль в животе, тяжесть в желудке, метеоризм и диарея. Кроме того,
нехватка ферментов сказывается на качественном усваивании питательных веществ: организм не получает необходимые
витамины и минералы.
Креон – современный ферментный препарат, восполняя
дефицит собственных ферментов способствует лучшему усваиванию пищи и улучшению пищеварения. Подробнее о препарате
можно узнать здесь.
Симптомы заболевания
Лекарственная аллергия очень редко переходит в хроническую форму, чаще развиваются острые реакции
Типичные симптомы:
- Крапивница, высыпания на коже, зуд. Красные бугорки исчезают при надавливании. Кожные симптомы сохраняются до суток.
- Отек Квинке.
- Приступы бронхиальной астмы.
- Аллергический ринит (насморк).
Если симптомы проходят самостоятельно или на фоне приема антигистаминных препаратов — это не значит, что можно пренебрегать консультацией врача. Особенно если аллергия развилась у ребенка.
Самый опасный симптом, который требует неотложной помощи — это анафилактический шок. Так называется состояние, при котором возникают спазмы мышц, развивается удушье, появляется отек легких и мозга. Чтобы устранить угрозу жизни, требуются противошоковые мероприятия, которые могут проводить только квалифицированные медики.
При появлении первых симптомов лекарственной аллергии рекомендуется следовать такому алгоритму действий:
- Первым делом нужно прекратить употребление лекарственного препарата. Если реакция только начинает развиваться, этого может оказаться достаточно, чтобы предотвратить осложнения. Далее стоит внимательно наблюдать за самочувствием.
- Если появляется хотя бы один из симптомов и сохраняется на протяжении 10 минут, то требуется принять антигистаминный препарат — любой, который окажется под рукой.
- Если симптомы нарастают, либо действия антигистаминного препарата недостаточно для купирования аллергии, нужно немедленно обратиться к врачу.
Кратко о заболевании
Аллергия не зависит от возрастной категории, и может появиться как у младенца, так и у пенсионера – 15% человечества страдает от той или иной непереносимости различной степени тяжести. И всё же, чаще отмечаются случаи аллергических реакций у детей дошкольного и младшего школьного возраста, которые с течением времени ослабевают и пропадают совсем. Причин тому может быть несколько:
- более пристальное отношение к здоровью малышей;
- введение в рацион ранее незнакомых продуктов;
- недостаточно развитый иммунитет.
Одной из гипотез, объясняющей стремительное возрастание заболеваемости, является теория влияния гигиены. Согласно долгосрочным исследованиям, проводившимся в странах третьего мира, иммунологические и аутоиммунные заболевания реже встречаются в малообеспеченных, многодетных семьях, где гигиене уделяют недостаточно внимания. Таким образом детские организмы больше контактируют с антигенами, тем самым вырабатывая отклик иммунной системы.
Другое объяснение связано с развитием техногенного окружения. Непрерывный рост химической промышленности приводит к тому, что сейчас буквально в каждом доме встречаются различные химические вещества, способные выступать в роли аллергенов: моющие средства, освежители воздуха, стиральные порошки, кремы и прочее. То же касается пищевой промышленности, в последние годы активно использующей достижения химиков.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт2:
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Как проявляется заболевание
Аллергический бронхит симптомы у взрослых вызывает острые, поэтому лучше не заниматься самолечением и как можно скорее посетить врача. После контакта с аллергенным раздражителем развивается такая клиническая картина:
- Сухой, непродуктивный кашель. В результате раздражения и отека слизистой человека мучает лающий, першащий, непродуктивный кашель. Мокрота отходит плохо, иногда ее вообще нет. Больной не может хорошо прокашляться, ощущает дискомфорт в груди. Сухой кашель может усиливаться в ночное время, мешая человеку нормально выспаться и отдохнуть.
- Экспираторная одышка. На начальных стадиях развития бронхита аллергической природы одышка не беспокоит. Однако по мере накапливания слизи в бронхах появляются проблемы с дыханием. Больной не может сделать полноценный вдох, жалуется на боль в грудной клетке.
- Отек слизистой. Аллерген, проникнув в организм через органы дыхания, в первую очередь вызывает раздражение слизистой. Поэтому помимо сухого кашля человека может беспокоить обильное слезотечение, насморк, отек носоглотки, аллергический конъюнктивит.
Диарея при пищевой аллергии
Исследователь Козярин указывает на высокую вероятность диареи при пищевой аллергии: «Если человек не лечится, то у него может возникнуть воспаление желудка и тонкого кишечника с болями в животе и постоянным расстройством стула» (Козярин Н. П., 2009, с. 66).
Аллергия нарушает периодичность стула, при этом диарея, наблюдающаяся несколько дней, впоследствии нередко сменяется запором. Это небезобидно, особенно для людей, уже имеющих проблемы с кишечником.
Поражение стенок кишечника и желудка приводит к нарушению процессов переваривания, всасывания полезных веществ. Если своевременно не принять меры, не исключены утолщение стенок, уменьшение просвета кишечника, тяжелые последствия в виде стойких нарушений стула и болей в животе.
Аллергическая реакция нарушает баланс микрофлоры кишечника. Механизмы влияния аллергических процессов на пищеварение настолько разнообразны, что нередко формируются и самостоятельные гастроэнтерологические заболевания, такие как гастрит, язвенная болезнь, ферментативная недостаточность у детей. При этом лечение этих патологий у профильного специалиста без коррекции диеты и принятия мер по устранению аллергии не всегда имеет успех.
Диарея при аллергии способна самостоятельно приводить к осложнениям — проктологическим патологиям, нарушению водно-солевого баланса, обезвоживанию
Поэтому важно прибегнуть к симптоматической терапии прежде, чем возымеют действие основные меры.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Беспункционное лечение – это промывание носа при гайморите по Проэтцу или более знакомое название метода – «кукушка». При процедуре происходит перемещение жидкости, процедура не требует обезболивания, она почти безболезненная. Нередко «кукушку» сочетают с лазерной терапией, чтобы одновременно удалить гной из полости и подавлять воспаление. Используется при легкой тяжести состояния, если нет нарушений в области соустий. В ходе процедуры пациент лежит на спине, в носовых ходах располагаются катетеры: в один заливают раствор, второй откачивает содержимое носоглотки. Для лечения необходимо провести серию процедур – до 5-7 сеансов.
Другой вариант терапии – использование синус-катетера ЯМИК для устранения скоплений гноя за счет изменения давления с отрицательного на положительное. Процедуру проводят под местным обезболиванием, она длится до 20 минут. Курс лечения включает 8-10 процедур, на фоне терапии усиливается отток гноя, зачастую его сочетают с приемом антибиотиков – местно или системно.
Дополнительно применяют физиотерапию (УВЧ, лазер, УФО), лекарственные препараты (капли, таблетки или спреи), фитотерапию. Все они имеют свои противопоказания, которые нужно исключить перед началом терапии.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
общий анализ крови и мочи;
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
исследования кала (копрограмма);
бакпосевы со слизистой носа и глотки.
2. Инструментальные исследования:
рентгенография органов грудной клетки;
УЗИ органов брюшной полости;
эндоскопические исследования верхних и нижних отделов желудочно-кишечного тракта (гастроскопия, колоноскопия).
3. Аллергологические тесты:
внутрикожные тесты с аллергенами;
холодовой и тепловой тесты;
тесты с физической нагрузкой, штриховой, накладывание жгута.
4. Иммунологические методы.
5. Консультации смежных специалистов:
гастроэнтеролог;
эндокринолог;
ревматолог;
гинеколог и по необходимости другие.
В первую очередь специалисту важно установить, какую природу имеет крапивница –аллергическую или неаллергическую. При аллергической форме можно четко проследить связь симптомов с внедрением аллергена
Её подтверждают кожные, аллергологические и иммунологические тесты.
Как определить причину симптомов
Поставить диагноз перекрестной аллергии можно только после консультации с аллергологом-иммунологом, так как из-за похожих симптомов сложно определить истинную причину реакции организма.
Перекрестная аллергия может быть вызвана разными представителями одно и того же вида, например, березой и ольхой. Деревья разные, но пыльца ольхи несет в себе антигены березы, поэтому возникает перекрест — это вызовет аллергию и на березу тоже.
На консультации врач выясняет историю аллергического заболевания, спрашивает, какие проявления вызывают аллергены, и при необходимости может направить на исследования. Это поможет разобраться, истинная это аллергия или перекрестная, и подобрать схему лечения.
Есть системы, которые позволяют отличить перекрестную аллергию от непосредственной, поэтому в случае сомнений нужно идти к врачу, он назначит необходимые тесты.
При перекрестной аллергии некоторые вещества могут ухудшить самочувствие. Выделяют несколько групп аллергенов, которые могут вызывать схожую реакцию у других веществ:
На пыльцу
Деревья → яблоко, груша, абрикос, персик, слива, морковь, киви, вишня, черешня, банан, картофель, орехи, петрушка, укроп, сельдерей, тмин.
Злаковые → зерновые, бобовые, помидоры, кукуруза, пшеничный и ржаной хлеб, булочные изделия, рис, пшено, макароны, мюсли, пшеничная водка, пиво, квас, рожь, овес, тимофеевка, пшеница.
Полынь → тмин, ромашка, фенхель, анис, семечки подсолнечника, кориандр, стручковый перец, картофель, укроп.
Подсолнечник → майонез, растительное масло, халва, горчица.
На продукты
Коровье молоко → молоко других животных, молочные продукты, говядина, соя.
Куриные яйца → молоко других животных, молочные продукты, говядина, соя, перья птиц, некоторые вакцины.
Косточковые плоды → груша, чернослив, миндаль, яблочный уксус, латекс, пыльца березы, черешни или персика, полынь, злаки.
Бобовые → арахис, чечевица, пыльца злаковых трав.
Бананы → киви, авокадо, дыня, латекс.
Рыба → другие виды рыбы, моллюски, ракообразные.
Орехи → пыльца деревьев и трав.
На лекарства
Пенициллин → цефалоспорины, полусинтетические пенициллины.
Тетрациклин → доксициклин, морфоциклин.
Аспирин → другие нестероидные противовоспалительные препараты (анальгин, цитрамон, аскофен).
Новокаин → местные анестетики и сульфаниламидные препараты.
На другие вещества
Латекс → бананы, киви, авокадо, каштан.
Пылевые клещи → морепродукты.
Плесневые и дрожжевые грибы → квашеная капуста, сыры, сметана, йогурт, кефир, виноград, сухофрукты, пиво, квас, сухие вина, шампанское, пенициллиновые антибиотики, витамины группы В, пивные дрожжи.
Виды крапивницы
|
|
|
Существует несколько классификаций крапивницы.
1. По времени:
острая – длится до 6 недель;
хроническая – более 6 недель.
2. По природе:
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
– аллергическую крапивницу могут вызвать:
продукты питания;
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
пыльцевые аллергены.
– неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Бара, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Лечение
При появлении любого вида кожной аллергии основной принцип лечения заключается в устранении причинного фактора.
Лечение также включает в себя:
Гипоаллергенную диету. Пациентам-аллергикам следует тщательно следить за своим питанием, избегать продуктов-аллергенов – орехов, яиц, рыбы, морепродуктов, цитрусовых.
Антигистамины снимают проявления аллергической реакции на коже (зуд, красные пятна, отечность), а также блокируют выработку гистамина
Их назначают в виде таблеток, капель и мазей (возможен комбинированный прием).
Важно! Выбор лекарственной формы препарата — задача врача, который исходит из выраженности симптомов аллергии на коже, а также общего состояния пациента.
Гормональные кортикостероиды – неотложное лечение аллергии на коже внутреннего и внешнего применения (строго по назначению врача). Препараты быстро снимают зуд, устраняют красные пятна, но длительное применение приводит к побочным реакциям организма.
Иммуномодуляторы – препараты для укрепления иммунитета, ведь сбои именно этой системы провоцируют аллергические реакции.
Для лечения легких форм кожной аллергии достаточно приема вышеперечисленных медикаментозных средств. При осложнениях дополнительно назначаются глюкокортикоиды с анаболическими стероидами.
Для устранения внешних проявлений показаны мази-кортикостероиды, противозудящие кремы, травяные ванны.
Симптомы заболевания
Клиника пищевой аллергии выглядит по-разному. Зависит она от реактивности организма, силы действия аллергена и возраста пациента. У младенцев пищевая аллергия проявляется симптомами атопического дерматита изолированно или в комбинации с поражением пищеварительной системы. Ребенок жалуется на рвоту, тошноту или диарею. Кожа вокруг рта, в естественных складках, на туловище, локтях или коленях, краснеет, зудит, появляются следы расчесов и отеки. Начало пищевой аллергии у старших детей и взрослых имеют выраженное острое течение. Сразу после употребления триггерного продукта может возникнуть анафилактическая реакция, ангионевротический отек или эксфолиативная крапивница.
Самым частым проявлением пищевой аллергии является оральный аллергический синдром. Он сопровождается:
Диагностика и лечение
Симптомы сезонной аллергии схожи с признаками вирусных заболеваний, что весьма осложняет своевременное диагностирование. Прежде чем заниматься самолечением, необходимо сдать ряд анализов для подтверждения диагноза:
- общий анализ крови для определения специфического иммуноглобулина;
- кожные пробы в виде специальных засечек, в область которых наносят химическое вещество с аллергенами.
Определение конкретного раздражителя позволяет определить адекватные методы лечения и профилактики заболевания.
Существует четыре направления лечения поллиноза:
1. Медикаментозная терапия
Использование антигистаминных и сосудосуживающих препаратов, а также глюкокортикостеридов с целью устранения симптомов аллергии.
Антигистамины являются ключевым средством лечения, так как эффективно снимают отеки, признаки ринита и конъюнктивита. Из-за влияния на ЦНС, препараты вызывают сонливость, вялость, аритмию и головокружение. Усиление данных признаков наблюдается у детей.
Заложенность носа снимают сосудосуживающие средства, однако они могут повлечь за собой побочные эффекты в виде , учащения сердцебиения, раздражительности, кожной сыпи, и вызвать привыкание.
При ярко выраженных симптомах сезонной аллергии рекомендуется использование глюкокорктикостероидов, которые останавливают действие медиаторов воспаления и выработку катионного протеина, а также улучшают проницаемость сосудов.
2. Специфическая иммунотерапия
Пациенту вводят небольшую дозу аллергена с помощью подкожной инъекции или местных препаратов для носа и подъязычной области, в ходе чего происходит постепенное привыкание организма. Иммунитет подстраивается под раздражитель и перестает на него реагировать. Лечение может продлиться несколько лет.
Выраженный результат иммунотерапии сопровождается побочными эффектами в виде покраснения отеков слизистой носа и зуда.
3. Элиминационная терапия
Методика подразумевает купирование действия аллергенов на организм
Важно исключить контакт с растениями, которые вызывают аллергию, и если это невозможно отправляться в цветущий период туда, где оно в данный момент отсутствует
Кроме того при сезонном риноконъюктивите необходимо:
- держать закрытыми окна в квартире;
- пользоваться воздухоочистителями и кондиционерами;
- меньше времени пребывать на улице в сухую жаркую погоду;
- избегать воздействия других аллергенов.
4. Диета
При любом методе лечения поллиноза пациент должен соблюдать диету. Особое питание во время заболевания предотвращает риск осложнений, кроме того, неподходящие продукты способны усилить симптомы.
При аллергическом воздействии дикорастущих растений необходимо исключить прием в пищу:
- дыни;
- подсолнечного масла и семян;
- майонеза;
- арбуза;
- растительного масла;
- баклажана;
- кабачка;
- горчицы;
- зелени;
- пряностей.
Аккуратно: цитрусы, морковь, банан, мед, чеснок.
Если аллергены пыльца березовая, ольховая, яблони и лещины, то под запретом:
- морковь;
- укроп;
- орехи;
- петрушка;
- сельдерей;
- плоды с косточками;
- маслины.
- Непереносимость злаков предполагает отсутствие в питании:
- хмельных напитков;
- кофе;
- выпечки;
- копченостей;
- крупяных и зерновых продуктов;
- ягод клубники;
- ананаса;
- цитрусов.
Статьи медицинских центров “ВЕРАМЕД”
Статьи
Как распознать аллергию на пыль и можно ли её …
Аллергия на пыль может не проявляться многие годы, и настигнуть человека внезапно. Зачастую, стр …
Подробнее
Статьи
Что могут скрывать заболевания кожи?
Заболевания кожи не только доставляют человеку дискомфорт и лишают уверенности в себе, но …
Подробнее
Статьи
Аллергия на глазах
Аллергия – это патологическая иммунная реакция на вещество-раздражитель.
Аллергия на глаза …
Подробнее
Статьи
Аллергическая и неаллергическая крапивница у д …
Крапивница – собирательное название для группы дерматитов, проявляющихся сильным зудом, покрасне …
Подробнее
Статьи
Аллергия на животных у детей и взрослых: симпт …
Аллергия на животных – это иммунологическая реакция на шерсть, перья, частицы кожи и продукты жи …
Подробнее
Статьи
Аллергический конъюнктивит: этиология заболева …
Аллергический конъюнктивит – воспаление слизистой оболочки глаза, вызванное контактом с аллерген …
Подробнее
Статьи
Роль родителей в формировании личности ребёнка
Образы родителей доминируют в сознании ребенка, во многом определяя характер его взаимоотношений …
Подробнее
Аллергия на мед: симптомы
Как же проявляется аллергия от меда? Вот перечень наиболее распространенных симптомов:
- Кашель, затрудненное дыхание, одышка, першение в горле.
- Покраснение глаз, слезотечение, отечность горла, чихание, насморк.
- Расстройство желудка, рвота, тошнота.
- Со стороны кожных покровов: аллергия на мед на лице и других участках тела проявляется крапивницей, появлением волдырей, покраснением и отечностью.
Возможно повышение температуры тела, появление головных болей, шума в ушах, вялости и апатии. Если аллергия протекает в тяжелой форме, может наступить анафилактический шок. Он проявляется в виде понижения артериального давления, повышенного потоотделения, бледности или гиперемии кожных покровов, затрудненного дыхания (вплоть до его остановки). В подобных случаях необходимо как можно скорее вызвать скорую помощь.
Постановка и подтверждение диагноза
Для точного диагностирования данного вида заболевания практическая аллергология проводит целый комплекс мероприятий: помимо составления подробного анамнеза пациента необходим ряд клинических исследований и лабораторных анализов. Такая точность и щепетильность дают возможность выявить связь иммунопатологической реакции и присутствия аллергена в окружающей больного обстановке. Благодаря данным аллергопроб диагноз подтверждается и уточняется.
Сложность диагностики у некоторых пациентов заключается в отсроченном возникновении комплекса характерных симптомов, полностью проявляющихся спустя определенный промежуток время после контакта с чужеродным веществом.
Для постановки диагноза существует разработанный сценарий.
Составление анамнеза и первичный осмотр
При обращении больного обращается внимание на неспецифические симптомы, такие как воспаление и покраснение кожных покровов и соединительных оболочек глаз, крапивница, слезотечение, заложенность носа. В устной форме выявляются возможные контакты с животными, употребление в пищу непривычных продуктов, пользование новыми косметическими или моющими средствами в предшествующие появлению признаков аллергии дни или более ранний период
Намечаются дальнейшие действия и необходимые мероприятия для подтверждения диагноза.
Лабораторные исследования. Обязательным пунктом является общий анализ крови. Он может показать минимальное повышение скорости оседания эритроцитов, увеличение количества эозинофилов и прочие, характерные для аллергии, изменения. Посредством специфических тестов на определение количества иммуноглобулинов Е (Ig E) определяется тип аллергической непереносимости. Например, значительное повышение их уровня в крови свидетельствует об анафилактическом типе.
Аллергопробы. Признанным методом точной диагностики непереносимости любого вида является аллергологическое тестирование: ПРИК-тест внутрикожный и аппликационный. С его помощью быстро и удобно выявляют непереносимости широко распространенных провокаторов аллергии: домашней пыли; пыльцы деревьев, трав, злаков; кошачьей и собачьей шерсти; пуха, оперения птиц; продуктов питания и прочего, в зависимости от того, на что падает подозрение в ходе первичного осмотра.
В некоторых случаях только после проведения ряда дообследований и различных видов аллергопроб становится возможной постановка точного диагноза.
Симптомы крапивницы
Болезнь отличается специфическими проявлениями, поэтому проблем с постановкой диагноза обычно не возникает.
Специфические симптомы аллергической крапивницы:
- Высыпания на коже, напоминающие волдыри от контакта с крапивой.
- Волдыри при надавливании белые, теряют цвет.
- Зуд, который приводит к расчесам.
- Кожа в месте поражения отечная, покрасневшая.
- Сыпь может появиться на любом участке тела при острой форме, иногда крапивница поражает даже слизистые.
- При хронической патологии сыпь чаще появляется на сгибах рук и ног.
При непосредственном контакте с аллергеном высыпания появляются быстро, в течение нескольких минут, и бесследно проходят максимум за 2 дня. Сыпь спадает в течение 3-6 часов.
В случае развития осложнений кожные симптомы могут сопровождаться отеком гортани, повышением температуры, слабостью, , тошнотой, нарушением дыхания.
При появлении угрожающих жизни осложнений необходимо принять любой антигистаминный препарат и вызвать медиков. Если симптомы аллергии проявляются только крапивницей, то неотложной помощи не требуется. В таком случае стоит записаться на прием к , чтобы установить диагноз и избежать хронизации заболевания.
Лечение аллергии методом иммунотерапии — десенсибилизации
Аллергией и астмой страдает большой процент населения стран, где общепринят так называемые западный образ жизни. Поэтому постоянно ведется поиск новых методов и средств, облегчающих жизнь аллергикам.
Большое внимание уделяется иммунотерапии — десенсибилизации, заключающейся в целенаправленном введении в организм пациента специфических, постепенно увеличивающихся доз аллергена. Работа ученых сосредоточена на замене вакцины, используемой в этом процессе, другими методами применения аллергенов
Почему это так важно? Потому что десенсибилизация связана с определенным риском анафилактического шока, который опасен для жизни. По этой причине вакцины вводятся только в тех местах, где можно оказать пациенту адекватную помощь в случае возникновения такого шока
Возможно, однако, через какое-то время в этом не будет необходимости, поскольку уже внедрена сублингвальная иммунотерапия, при которой пациенту вместо вакцины под язык вводится препарат, содержащий аллергены.
Симптомы заболевания
Пищевая аллергия нередко проявляется уже через несколько минут с момента употребления продукта. Возникают сыпь, зуд, краснота, отечность кожи рук, лица и шеи. Многие жалуются на першение в горле, изжогу, вздутие живота. У детей и подростков высока вероятность анафилактического шока, острой крапивницы, экземы, астмы.
У взрослых чаще развиваются следующие проявления:
хроническая крапивница;
атопический дерматит;
ринит и конъюнктивит;
гастрит;
мигрень;
дерматит.
По статистике, кожные проявления наблюдаются значительно чаще. Высыпания обычно носят эритематозный характер. Элементы сыпи могут располагаться на любом участке кожи. Дерматологические проявления сохраняются от нескольких часов до нескольких дней, затем исчезают самостоятельно при условии отсутствия дальнейшего контакта с аллергеном.
При повторном попадании его в организм аллергия развивается вновь. Есть вероятность, что каждый эпизод будет протекать с более тяжелыми и интенсивными проявлениями.
Пищевая аллергия вызывает сбои со стороны ЖКТ уже в течение первых часов. Обычно отмечают следующие симптомы:
нарушения стула;
боли в животе, вздутие;
рвоту.
При высокой аллергической готовности эти симптомы развиваются уже в момент употребления аллергена. Бывает, что диспепсия сопровождается моментальным отеком слизистых оболочек рта, губ, языка; заложенностью носа.
Некоторые сорта рыбы, клубника, арахис вызывают наиболее сильные системные реакции — ангионевротический отек, анафилактический шок.
Люди, страдающие бронхиальной астмой, аллергией на пищу, нередко сталкиваются с приступом, развивающимся по типу перекрестной аллергии. Появляются головные боли, усталость, слабость после употребления потенциально опасных блюд.
Кожная аллергия: симптомы
Симптомы аллергии на коже могут появиться сразу же после контакта с аллергеном или спустя некоторое время (от 10-20 минут до 1-2 дней).
Основными признаками кожной аллергии можно считать:
- сыпь (может значительно отличаться при разных видах кожной аллергии);
- покраснение и отёчность кожных покровов;
- зуд, расчёсы;
- сухость и шелушение кожи.
На фоне расчёсов может присоединиться бактериальная или грибковая инфекция, что ещё больше усугубляет течение заболевания. Все это создает сильный физический и психологический дискомфорт, нарушая сон, сказываясь на трудоспособности.
В зависимости от вида аллергодерматоза те или иные признаки кожной аллергии могут быть особенно выражены или, наоборот, отсутствовать.
Как лечить перекрестную аллергию
Если диагноз подтвердится, врач может порекомендовать диету с ограничением определенных продуктов и другие способы уменьшения контакта с аллергенами: частая влажная уборка, защитная маска и очки на улице, пыльцевые фильтры для пылесоса.
Из лекарственных средств чаще применяются:
антигистаминные препараты в разных формах;
гормональные лекарства местного действия;
сосудосуживающие капли (их нужно применять осторожно, чтобы не вызвать зависимость).
Однако препараты могут только уменьшить симптомы. Окончательно вылечить перекрестную аллергию можно только с помощью аллерген-специфической иммунотерапии (АСИТ). При этом способе лечения пациент получает небольшие дозы аллергена, которые увеличиваются со временем. Организм привыкает к веществу, и иммунная система перестает неправильно реагировать на аллергены — симптомы прекращаются и наступает выздоровление.
Жизнь человека с аллергией порой трудна, проявление аллергических реакций может доставлять массу дискомфорта. При появлении первых симптомов аллергии следует обратиться к аллергологу, правильно подобранная терапия позволят скорректировать это состояние и значительно улучшить качество жизни.
Продукция «Ла-Кри» при аллергии на мед
Чтобы как можно скорее избавиться от кожных проявлений аллергии, важно обеспечить дополнительное питание и увлажнение поврежденных участков. В этом вам поможет восстанавливающий крем «Ла-Кри» для чувствительной кожи
Благодаря тому, что в его состав включены натуральные экстракты череды, грецкого ореха и фиалки, а также бисаболол, пантенол и масло авокадо, крем оказывает противовоспалительный, смягчающий и заживляющий эффект.
- Юхтина Н.В., Современные представления об атопическом дерматите у детей
- Камашева Г.Р., Хакимова Р.Ф. Валиуллина С.А., Методы оценки степени тяжести атопического дерматита у детей раннего возраста, журнал Дерматология, 2010
- Ковязина Н.А., Федосимова Н.А., Иллек Я. Ю. Диагностика атопического дерматита у детей раннего возраста, Вятский медицинский вестник, 2007


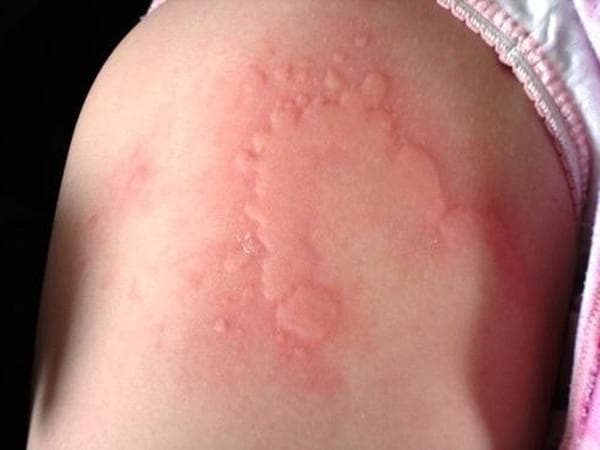 Острая крапивница
Острая крапивница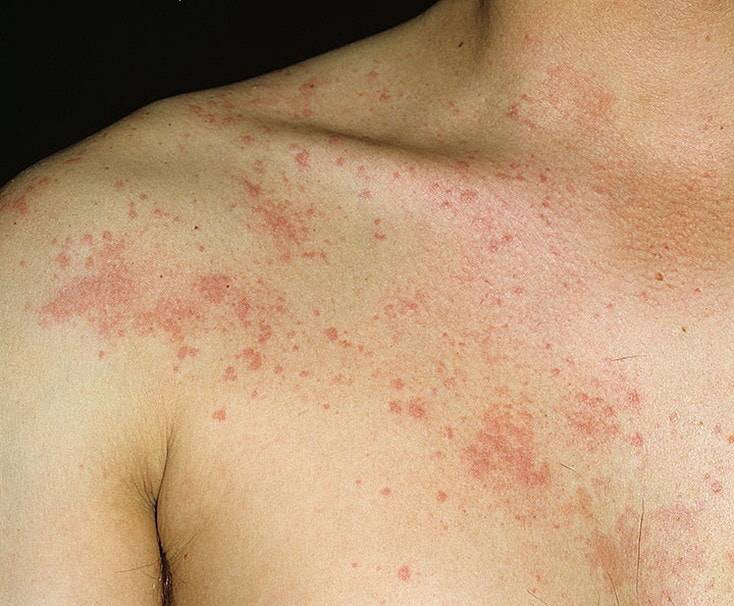 Холинергическая крапивница
Холинергическая крапивница Механическая крапивница
Механическая крапивница