Полезные советы и профилактика
Чтобы курочки не несли «кровавые» яйца, создайте пернатым питомцам оптимальные условия содержания. Соблюдайте санитарно-гигиенические нормы, регулярно дезинфицируйте клетки, птичники, брудеры.
Рацион кур-несушек должен быть питательным, полноценным, сбалансированным. Для улучшения защитных сил организма, активации иммунитета, дополняйте питание специальными премиксами, иммуномодуляторами, витаминными комплексами.
При появлении нехарактерной симптоматики, которая может указывать на инфекцию, заболевания, изолируйте курочку от остального стада, вызовите ветврача для проведения осмотра.
Выпадение клоаки
Этим недугом чаще всего страдают птицы, несущие очень крупные яйца. Сначала возникает воспаление клоаки, а затем она выпадает, доставляя несушке сильную боль. Именно это и может стать причиной появления окровавленных яиц.
Возникновению патологии может способствовать неправильный уход, например содержание птицы в антисанитарных условиях. По-другому этот недуг называется сальпингитом. Его может вызвать неправильное кормление, редкая уборка в сарае, плохая вентиляция помещения. Еще одна причина возникновения сальпингита – сырость, которая губительна для птицы, так же как и сквозняк. Недуг может спровоцировать и травмирование несушки вследствие удара или падения с высоты.
Если из-за сальпингита у курицы выпала клоака, ее остается только забить. Ветеринарные врачи не рекомендуют пытаться лечить этот недуг, так как это только продлит мучения живого существа. Если же клоака еще только немного сместилась из-за воспаления, но пока не выпала, то курице еще можно помочь. Фермер должен по 5 раз за сутки брать заболевшую птицу за ноги, и пока она находится вниз головой, слегка ее потряхивать. В этот момент яйцевод расправляется, и клоака встает на положенное место.
Диарея при пищевой аллергии
Исследователь Козярин указывает на высокую вероятность диареи при пищевой аллергии: «Если человек не лечится, то у него может возникнуть воспаление желудка и тонкого кишечника с болями в животе и постоянным расстройством стула» (Козярин Н. П., 2009, с. 66).
Аллергия нарушает периодичность стула, при этом диарея, наблюдающаяся несколько дней, впоследствии нередко сменяется запором. Это небезобидно, особенно для людей, уже имеющих проблемы с кишечником.
Поражение стенок кишечника и желудка приводит к нарушению процессов переваривания, всасывания полезных веществ. Если своевременно не принять меры, не исключены утолщение стенок, уменьшение просвета кишечника, тяжелые последствия в виде стойких нарушений стула и болей в животе.
Аллергическая реакция нарушает баланс микрофлоры кишечника. Механизмы влияния аллергических процессов на пищеварение настолько разнообразны, что нередко формируются и самостоятельные гастроэнтерологические заболевания, такие как гастрит, язвенная болезнь, ферментативная недостаточность у детей. При этом лечение этих патологий у профильного специалиста без коррекции диеты и принятия мер по устранению аллергии не всегда имеет успех.
Диарея при аллергии способна самостоятельно приводить к осложнениям — проктологическим патологиям, нарушению водно-солевого баланса, обезвоживанию
Поэтому важно прибегнуть к симптоматической терапии прежде, чем возымеют действие основные меры.
Если вы увидели кровь в курином яйце, что делать в такой ситуации с несушками?
Если же у вас дома куры несут яйца с прожилками или вкраплениями крови:
Важно понять, почему так произошло. Если это старая курица и ее репродуктивные силы на исходе, то можно из нее приготовить суп — время пришло
Также не трогаем молодую курицу — это временно. Не стоит пересматривать всех кур, если это был разовый случай у одной несушки. Но наблюдайте.
Если у вас дома часто встречается кровь в курином яйце, то стоит находить виновных. Сделать это не так просто, но можно. Мы уже упоминали, что можно их просвечивать светом, как и при проверке зародыша. Такие пятнышки будут просвечиваться.
И когда вы определили, какая курица несет яйца с кровью, тогда стоит ее отсадить в отдельное место с оптимальными условиями. То есть, должно быть чисто и не жарко, а также требуется хорошая вентиляция и приглушенный свет. Во-первых, она может быть носителем вируса, заражая других кур. Во-вторых, если у нее есть ранки на клоаке, то куры могут начать ее клевать.

Если курица опустила хвост — это явно не добрый знак!
- Если вы видите травму, как говорится, «на лицо», то обрабатываете ее перекисью для исключения инфицирования. Чтобы смягчить рану, смазывайте больное место вазелином. Можно использовать АСД-3 или Йодоформ. Это антисептики с противовоспалительным эффектом для быстрого заживления ран.
- Если причиной выступила травма яйцевода, тогда стоит промывать его соляным раствором. Рецепт: на 200 мл теплой воды 2 ч. л. соли. Работать стоит небольшой спринцовкой, регулярно делая промывание 7 дней, достаточно 1-2 раз на день.
- Для питья можете использовать Метронидазол (1 таблетка на 1 литр), как антибиотик для снятия воспаления. Чтобы улучшить эластичность яйцевода, можно применять инъекции Питуитрина или Синэстрола (1%). Первый препарат делается 4 дня в размере в 50 тыс. единиц, 2 раза в день, второй — по 1 мл.
- Кроме того, не забывайте вводить в корм ракушняк, мел, костную или травяную муку, а также дрожжи. Это ускорит выздоровление и выступит профилактической мерой.
Иногда требуется прием более сильных препаратов
Что еще важно знать о ферментных препаратах?
Минимальной стартовой дозировкой считается Креон 25000 ЕД, что зафиксировано в российских рекомендациях по лечению хронического панкреатита и экзокринной недостаточности поджелудочной железы2,5. Цифра обозначает количество фермента липазы, которая помогает переваривать жиры. При необходимости врач может увеличить дозировку, в европейской практике необходимая доза на разовый прием может доходить до 80000 ЕД8. Для сравнения: поджелудочная железа здорового человека вырабатывает до 720 000 таких единиц во время каждого приема
пищи9.
К терапии стоит относиться серьезно, поскольку качественное «питание» организма – залог его функционирования. Сколько человек может прожить без энергии, получаемой из пищи? При хроническом панкреатите организм необходимо снабжать ферментами при каждом приеме пищи, даже при перекусе. Таким образом, в соответствии с инструкцией препарата Креон на основой прием пищи необходима полная доза (например, 25000 ЕД), и половина на перекус. Капсулы Креон удобны для применения: их можно открывать и добавлять минимикросферы к пище, тем самым подбирая нужную дозу10. Подробнее о правилах приема можно узнать здесь.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Что делать при рвоте
 Что делать при рвоте
Что делать при рвоте
Предвестником рвоты является тошнота. Если вас тошнит, попробуйте открыть окно (увеличить приток кислорода), выпить немного подслащенной жидкости (это успокоит желудок), принять сидячее или лежачее положение (физическая активность усиливает тошноту и рвоту). Можно рассосать таблетку валидола. Если вас укачивает в дороге, возьмите с собой и рассасывайте в пути леденцы. Это поможет предотвратить рвоту.
Что делать во время приступа рвоты
Во время приступа важно исключить попадание рвотных масс в дыхательные пути. Больной во время рвоты ни в коем случае не должен лежать на спине
Не оставляйте без присмотра маленьких детей, если у них может быть рвота. Пожилому или ослабленному человеку необходимо помочь повернуться на бок, головой к краю кровати, поставить перед ним таз.
Что делать после приступа рвоты
После приступа надо промыть рот холодной водой. Если больной сам этого сделать не может, надо смочить кусок марли в содовом растворе и протереть ему рот.
Сразу после приступа можно выпить лишь несколько глотков воды, и то, если в рвотных массах не было крови. Попить как следует можно лишь через 2 часа, а есть – лишь через 6-8 часов после приступа. Пища должна быть диетической, щадящей; лучше всего – каша на воде, рис, нежирный суп.
При повторяющихся приступах рвоты возможно обезвоживание организма. Поэтому необходимо пить специальный раствор, восстанавливающий водно-электролитный и кислотно-щелочной баланс.
Кардиология нужна всем
У многих есть устойчивое мнение, что кардиология — это область науки для тех, “кому за 50”. Но по оценкам Национального исследовательского центра “Здоровое питание”, в России у 59% женщин и 54% мужчин старше 20 лет есть лишний вес, а 15% и 28,5% страдают ожирением. То есть у каждого третьего россиянина трудоспособного возраста есть избыточный вес или ожирение — факторы риска сердечно-сосудистых заболеваний. Нездоровый образ жизни, который приводит к развитию заболеваний кардиологического профиля, чаще всего формируется в детском и подростковом возрасте, а со временем риск сердечно-сосудистых заболеваний только повышается. Поэтому профилактику следует начинать с детства.
В сосудах нет нервных окончаний, они не болят. Поэтому их поражение происходит постепенно и симптомы проявляются, только тогда, когда развиваются осложнения: ишемия или инфаркты органов, чаще после 50 лет у мужчин и после 60 лет у женщин. Но процессы, которые вызывают необратимые изменения, начинаются намного раньше и их проще предотвратить. Поэтому всем мужчинам после 40 лет и женщинам после 50 лет нужно проходить профилактические обследования у кардиолога с проведением , биохимических маркеров и нагрузочных проб.
Если есть семейная история ранних инфарктов или инсультов, если пациент курильщик или страдает сахарным диабетом, если у него повышенное артериальное давление или хроническая болезнь почек, если человек просто плохо переносит физические нагрузки, то обязательно нужно прийти к кардиологу в возрасте более раннем, чем 50 или 40 лет. И, чем раньше, тем лучше.
Симптомы диспепсии
Симптомы диспепсии могут проявляться по-разному, что зависит от конкретного вида расстройства, однако существуют признаки, которые одновременно характерны для всех видов заболевания.
Диспепсия, которая вызвана недостатком пищеварительного фермента, имеет следующие признаки:
- тошнота;
- неприятный привкус во рту;
- переливание и урчание в животе, недомогание, слабость;
Иногда пациенты испытывают головные боли и бессонницу. В кале часто содержится большое количество пищи, которая плохо переварена.
Функциональная диспепсия проявляется такими неприятными симптомами как боль, дискомфорт в области поджелудочной железы после принятия пищи, сопровождающийся тяжестью, переполнением, ранним насыщением.
Бродильная диспепсия. Основными симптомами бродильной диспепсии являются вздутие кишечника с выделением большого количества газов, частый жидкий пенистый стул с кислым запахом. Боли в животе терпимые или отсутствуют. Весьма типичным признаком бродильной диспепсии является характер испражнений. Они слабо окрашены, содержат мало пузырьков газа, большое количество крахмальных зёрен, клетчатки, йодофильных микробов и органических кислот.
Гнилостная диспепсия во многом напоминает интоксикацию: больной ощущает слабость и общее недомогание, чувствует тошноту и сильную головную боль. Кал темный и жидкий, имеет неприятный и довольно резкий запах, стул при этом учащенный.
Жировая диспепсия, в отличие от других видов диспепсии, не характеризуется частым поносам. Пациенты, страдающие жировой диспепсией, испытывают чувство переполнения и тяжести в животе, жалуются на метеоризм и отрыжку, а также сильные боли, которые начинаются через полчаса после приема пищи. Кал имеет белесый цвет и жирный блеск: это остатки жира, который не успевает перевариться. Стул при этом обильный.
Диспепсия у маленьких детей проявляется в срыгивании и вздутии живота. Стул частый, более шести раз за сутки, кал имеет зеленый цвет, попадаются белесые хлопья. Ребенок при этом капризничает, плохо спит и ест.
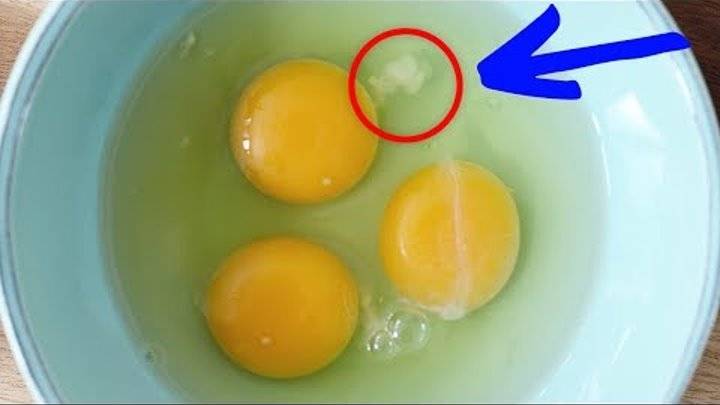
Можно ли есть яйца с кровяными прожилками?
Если кровь находится снаружи на скорлупе, то такое яйцо пригодно к употреблению в пищу в любом виде. Перед использованием его нужно просто помыть с мылом в проточной воде. После этого яйцо следует сразу употребить в пищу, так как хранить его после мытья уже нельзя.

При наличии сгустков крови внутри яйца следует избегать его употребления в сыром виде, так как это может привести к инфицированию сальмонеллой. При желании кровяные сгустки можно убрать из сырого желтка перед жаркой яичницы или омлета. Сама по себе кровь не влияет на вкус продукта. Единственное, чем она может быть опасна, так это микробами, которые развиваются всегда в сгустках крови.
Читайте еще: Неужели пальмовое масло вызывает рак
Важно!
Не всегда наличие крови в яйце является результатом инфицирования птицы. В ряде случаев это повреждение яйцевода может быть естественным результатом. Такое бывает у молодых куриц, которые несутся впервые, и у старой птицы. Есть яйцо можно, только после тщательной тепловой обработки.
Полезные советы и профилактика
Чтобы курочки не несли «кровавые» яйца, создайте пернатым питомцам оптимальные условия содержания. Соблюдайте санитарно-гигиенические нормы, регулярно дезинфицируйте клетки, птичники, брудеры.
Рацион кур-несушек должен быть питательным, полноценным, сбалансированным. Для улучшения защитных сил организма, активации иммунитета, дополняйте питание специальными премиксами, иммуномодуляторами, витаминными комплексами.
При появлении нехарактерной симптоматики, которая может указывать на инфекцию, заболевания, изолируйте курочку от остального стада, вызовите ветврача для проведения осмотра.
Что нужно делать
Если проблема уже есть, то начинать борьбу с ней необходимо сразу, как только заметны первые симптомы. Придерживаясь правильной последовательности действий вы сможете быстро и без особых проблем решить неприятный вопрос, и в птичнике снова воцарится порядок.
Отсадить курицу
Заболевшую несушку необходимо переселить в отдельное помещение, т. к. велика вероятность того, что она инфицирована чем-то опасным для других жителей птичника. Далее, когда для других птиц опасность устранена, можно приступать к диагностике и лечению больной курицы (или нескольких несушек, если проблема есть не у одной птицы).

Промывать яйцевод
Воспалённый яйцевод необходимо правильно промыть. Сделать это нужно по следующей технологии:
- В 250 мл тёплой воды растворить 2-3 чайные ложки поваренной соли.
- При помощи небольшой спринцовки аккуратно промыть яйцевод птице.
- Процедуру проводить в одно и то же время ежедневно в течение недели.
Для облегчения состояния птицы во время восстановительного периода ранки можно прижигать 3 %-ной перекисью водорода, а внутреннюю поверхность яйцевода обрабатывать вазелином. Все процедуры с больной птицей осуществляются в медицинских перчатках.
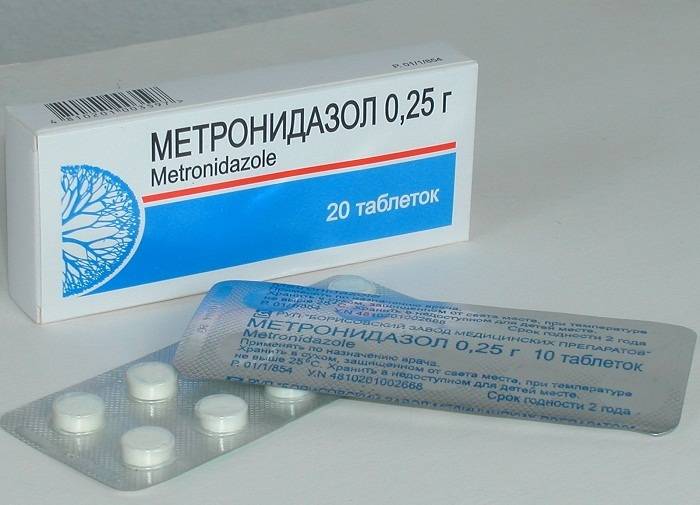
«Метронидазол»
Если есть основания думать, что несушка перенесла инфекцию, то, кроме промывания, внутренне применяется препарат «Метронидазол». В день птице дают половину или четверть таблетки (зависит от массы курицы). Лекарство нужно растворить в суточной норме воды для птицы. Курс лечения составляет 5-6 дней.

Чтобы предотвратить возможное появление такой неприятной проблемы, следует придерживаться некоторых несложных правил:

Лечение диспепсии
Перед началом лечения кишечной диспепсии определяют вид заболевания, для того чтобы подобрать нужную диету в первые сутки терапии. При алиментарной диспепсии больному в течение двух дней рекомендуется полностью воздерживаться от приёма пищи. Переход к привычному рациону должен быть постепенным и последовательным. В случае с бродильной диспепсией пациенту следует воздерживаться от продуктов, богатых углеводами. При жировой диспепсии назначается диета с низким содержанием жиров, при гнилостной диспепсии больному необходимо ограничить поступление в организм белковой пищи. Лечение ферментативной диспепсии требует приема лекарственных препаратов, содержащих пищеварительные ферменты.
Лечение функциональной диспепсии
Очень большую роль в лечение функциональной диспепсии играют диетотерапия и отказ от вредных привычек. Никотин, алкоголь, кофе, нарушая моторику ЖКТ, могут провоцировать рецидивы заболевания. Сбалансированная диета для пациентов в данном случае подразумевает частое и дробное питание, причем содержание насыщенных жирных кислот в их пищевом рационе рекомендуется заметно сократить.
При дискинетической форме патологии основными препаратами для лечения диспепсии считаются прокинетики (метоклопрамид и домперидон), которые оказывают благотворное действие на двигательную функцию ЖКТ. Следует помнить, что у 20-30 % больных метоклопрамид, особенно при длительном приеме, вызывает нежелательные побочные эффекты со стороны ЦНС в виде сонливости, усталости и беспокойства, поэтому препаратом выбора при лечении функциональной диспепсии является домперидон, не вызывающий подобных побочных эффектов.
Лечение кишечной диспепсии
Лечение бродильной диспепсии состоит в ограничении, а лучше в полном исключении из пищевого рациона углеводов на 3-4 дня. Общее состояние больных этой формой диспепсии страдает незначительно. Бродильная диспепсия в острой форме при правильной диете быстро ликвидируется. Однако, иногда при несоблюдении диетического режима диспепсия может принимать хроническое течение. Отягощающим фактором является ахилия. Диспепсия в некоторых случаях может перейти в хронический энтерит и хронический энтероколит. После 1-2 голодных дней следует назначить повышенное количество белков (творог, нежирное мясо, отварная рыба), мясной бульон с небольшим количеством белого хлеба. В дальнейшем постепенно включают в рацион каши на воде, фруктовые пюре и кисели (см. Диета № 4 по Певзнеру). Спустя 2-3 недели разрешают овощи и фрукты.
Если поносы быстро не проходят, назначают углекислый кальций по 0,5-1 г 3-4 раза в день, магний пергидроль по 0,5 г 3 раза в день. На долгое время запрещают употребление овощей, богатых грубой растительной клетчаткой – капуста, бобовые, огурцы, свекла и пр.
Лечение гнилостной диспепсии также заключается в назначении диеты. После одного голодного дня переходят на рацион богатый углеводами. Целесообразно в течение 2-3 дней назначать фруктовые соки, тёртые яблоки по 1-1,5 кг в день. Затем в пищевой рацион включают слизистые отвары из риса, манную кашу на воде, сухари, белый хлеб. Через 5-7 дней прибавляют сливочное масло, свежую нежирную рыбу, куриное мясо, овощные супы, картофельное или морковное пюре. Из медикаментозных средств рекомендуется натуральный желудочный сок, азотнокислый висмут, панкреатин, левомицетин.
Лечение жировой диспепсии сводится к ограничению количества употребляемого в пищу жира. В пищевой рацион включают полноценные животные белки: нежирное мясо, обезжиренный творог, отварная рыба и пр. Умеренно ограничивают потребление углеводов. Из медикаментов назначают углекислый кальций, висмут, витамины – аскорбиновая кислота, никотиновая кислота, цианокобаламин.
- < Назад
- Вперёд >
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Кровь в курином яйце: пригодно ли оно для употребления в пищу в сыром, вареном или жареном виде?
Для начала мы рассмотрим случай, когда кровь не в курином яйце, а снаружи
И не важно — это домашний или покупной продукт
Яйцо с окровавленной скорлупой совершенно безопасно для употребления в пищу как в сыром, так и готовом виде. Его стоит помыть и использовать по назначению.
В идеале, конечно, сделать это с содой. Ведь сгустки крови способны привести к развитию микробов
Мытое яйцо хранить нельзя! На рацион и условия содержания курицы все же стоит обратить внимание. Тем более, если такое повторяется в систематическом режиме.
Если вы обнаружили кровь в курином яйце, то также смело можете употреблять его в пищу! Ни ветеринары, ни опытные фермеры не имеют никаких возражений на этот счет! Кровяные сгустки не влияют на вкус или состав яйца! Более того, на человеческую пищеварительную систему этот также никак не влияет!

Удалите такие пятна
- Но все же не стоит пить сырое яйцо с кровью! Сама по себе кровь может содержать микроорганизмы или, еще хуже, бактерии сальмонеллы! Да, они могут быть и в яйцах без крови, но именно ее наличие увеличивает эти шансы. Поэтому яйца с кровью всегда стоит варить не менее 10 минут или хорошо прожаривать.
- Если же вам неприятно употреблять в пищу кровяные скопления, то просто аккуратно достаньте их ножом, зубочисткой или даже ложечкой. Это нужно делать еще в сыром продукте, если вы собираетесь его жарить. В вареном яйце также можно будет достать этот сгусток, что свернется в процессе варки.
- Иногда бывает, что белок (чаще всего) имеет большое содержание крови. Это не так страшно, вы можете соединить с другими яйцами и просто хорошо прожарить омлет. Кровь сама по себе не вредна и не всегда говорит о болезни кур. Но это подходит лишь тем, кто имеет стойкий иммунитет к брезгливости. Если у вас один вид вызывает рвотный рефлекс, то уж точно не стоит употреблять такое яйцо в пищу!

Учтите!
Первая помощь при пищевой аллергии
Самостоятельно оказывают первую помощь при аллергии на пищевые добавки, если жизни и здоровью человека ничего не угрожает.
Какие симптомы говорят о прямой угрозе:
проблемы с дыханием;
отек шеи, языка;
измененная речь;
спутанность сознания.
Все перечисленное — повод для вызова скорой. При аллергической реакции, появившейся впервые, даже без симптомов, угрожающих здоровью, необходимо скорее получить медицинскую помощь, особенно если речь идет о ребенке.
При невыраженных симптомах допустимо принять первые меры самостоятельно. Для этого используются следующие категории препаратов:
Сорбенты. Они позволяют связать и вывести вредные вещества из желудочно-кишечного тракта. Такие препараты ускоряют элиминацию (выведение) аллергенов, облегчают состояние и ускоряют выздоровление.
Эффективное средство из этой группы — «Фитомуцил Сорбент Форте», содержащий оболочку семян подорожника, а также пребиотик инулин и комплекс живых пробиотических бактерий. Оболочка семян подорожника — это натуральная растворимая клетчатка, которая впитывает воду и аллергены, превращаясь в слизистый гель. Препарат не раздражает стенки кишечника, мягко останавливает диарею, способствуя сгущению каловых масс.
Антигистаминные средства. Сегодня существует широкий перечень медикаментов нового поколения, не имеющих побочных действий в виде сонливости и хорошо переносимых. Лучше выбирать лекарства из тех, что вы уже принимали ранее, или проконсультироваться с врачом.
При кожных проявлениях возможно применение местных средств с антигистаминным и успокаивающим, противозудным действием. Тяжелое течение аллергии, проявляющейся сильной краснотой, зудом кожи, скорее всего, потребует применения местных гормональных мазей и кремов.
Но помните, что они рецептурные, к тому же не могут применяться дольше назначенного врачом времени — обычно около 7−10 дней при легком и среднетяжелом течении. Гормональные средства для приема внутрь или инъекций тоже требуют назначения от специалиста, который разработает подходящую схему применения.
Развившиеся рвота, диарея требуют принятия мер. Прием сорбентов поможет во втором случае, а при неукротимой рвоте стоит обратиться за неотложной помощью. Если рвота и диарея возникают эпизодически, несколько раз за день, необходимо восполнять потерю жидкости с помощью специальных растворов для регидратации — аптечных или самостоятельно приготовленных.
Необходимо пить достаточно жидкости, чтобы не допустить обезвоживания, появления сопутствующих нарушений. Козярин предлагает использовать травяной чай, отвары растений: «ромашки, зверобоя, календулы, аира, валерианы» (Козярин Н. П., 2009, с. 66).
Лечение хронического панкреатита
Ответ на вопрос “как вылечить хронический панкреатит” даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает2,3,4:
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен содержать высококалорийную пищу, без острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 “голодных” дней пациента переводят на специальную диету;
- основная терапия. В данном случае речь идет о приеме препаратов следующего типа: спазмолитики и анальгетики, антисекреторные и дезинтоксикационные лекарственные средства. Лечение проводят под наблюдением врача с точным соблюдением указаний;
- прием ферментных препаратов, задача которых – компенсировать нарушенную работу поджелудочной железы. Дело в том, что поджелудочная железа не восстанавливается (это не печень), и потому работать в полную силу при хроническом панкреатите уже не сможет. Именно поэтому первой линией терапии являются ферментные препараты, которые должны приниматься пожизненно. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон;
- комплексную терапию. Может включать прием спазмолитиков или анальгетиков, антисекреторных и дезинтоксикационных лекарственных средств. Терапию проводят под наблюдением врача с точным соблюдением указаний;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача.
Что делать, если обострение панкреатита застигло внезапно, а скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой. Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике. И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли3.
Чем может быть полезен препарат Креон®
Креон — ферментный препарат, разработанный специально для поддержания пищеварения при тяжести и дискомфорте после еды3. Он выпускается в форме капсул, содержащих действующее вещество (панкреатин) в виде сотен мельчайших частиц. Эти частицы получили название «минимикросферы» и содержатся только в препарате Креон5, 11. Именно минимикросферы во всем мире считаются первым выбором для лучшего пищеварения.
Сегодня наиболее известны препараты от тяжести в форме таблеток, но также есть и другие капсулы.
Узнать больше
Наличие маленьких частиц принципиально отличает Креон от таблеток. Креон минимикросферы равномерно перемешиваются с едой в желудке и способствуют её полноценному перевариванию3, 7. Благодаря этому 1 капсулы Креон 10 000 может быть достаточно при тяжести после еды3. Благодаря минимикросферам Креон значительно эффективнее препаратов в форме таблеток, которых может требоваться до 6 штук за раз6, 8.
Предположение, что таблетированные препараты можно поделить или размельчить, ошибочны. Это может нарушить защитную оболочку, и действующее вещество попросту «погибнет» в желудке.
Капсуле Креон нет равных:
№1
в мире
при тяжести после еды9
15
минут
и Креон максимально активен7, 10
Главное, что важно знать при выборе – капсулы не одинаковы, ведь решающую роль в эффективности препарата играет размер частиц. Многолетние исследования показали, что частицы не должны превышать 2-х мм, чтобы максимально точно поддерживать собственное пищеварение4
Сегодня этот факт является общепринятым и неоспоримым, однако, не все препараты соответствуют этому требованию.
Об отличии Креон от других капсул можно прочитать здесь.
Капсулы Креон при необходимости можно вскрывать и добавлять к пище3. Каждая Креон минимикросфера защищена от губительной среды желудка, и потому действующее вещество может попадать в кишечник в максимальном количестве3, 5, 7.
Также можно индивидуально подбирать дозу, что особенно важно для маленьких детей, которым Креон разрешен с рождения3. Подробнее об отличии в действии Креон от других препаратов можно узнать здесь.
Подробнее об отличии в действии Креон от других препаратов можно узнать здесь.